Warning: strpos() expects parameter 1 to be string, array given in /home/site/wwwroot/wp-content/themes/twentynineteen-child/functions.php on line 163
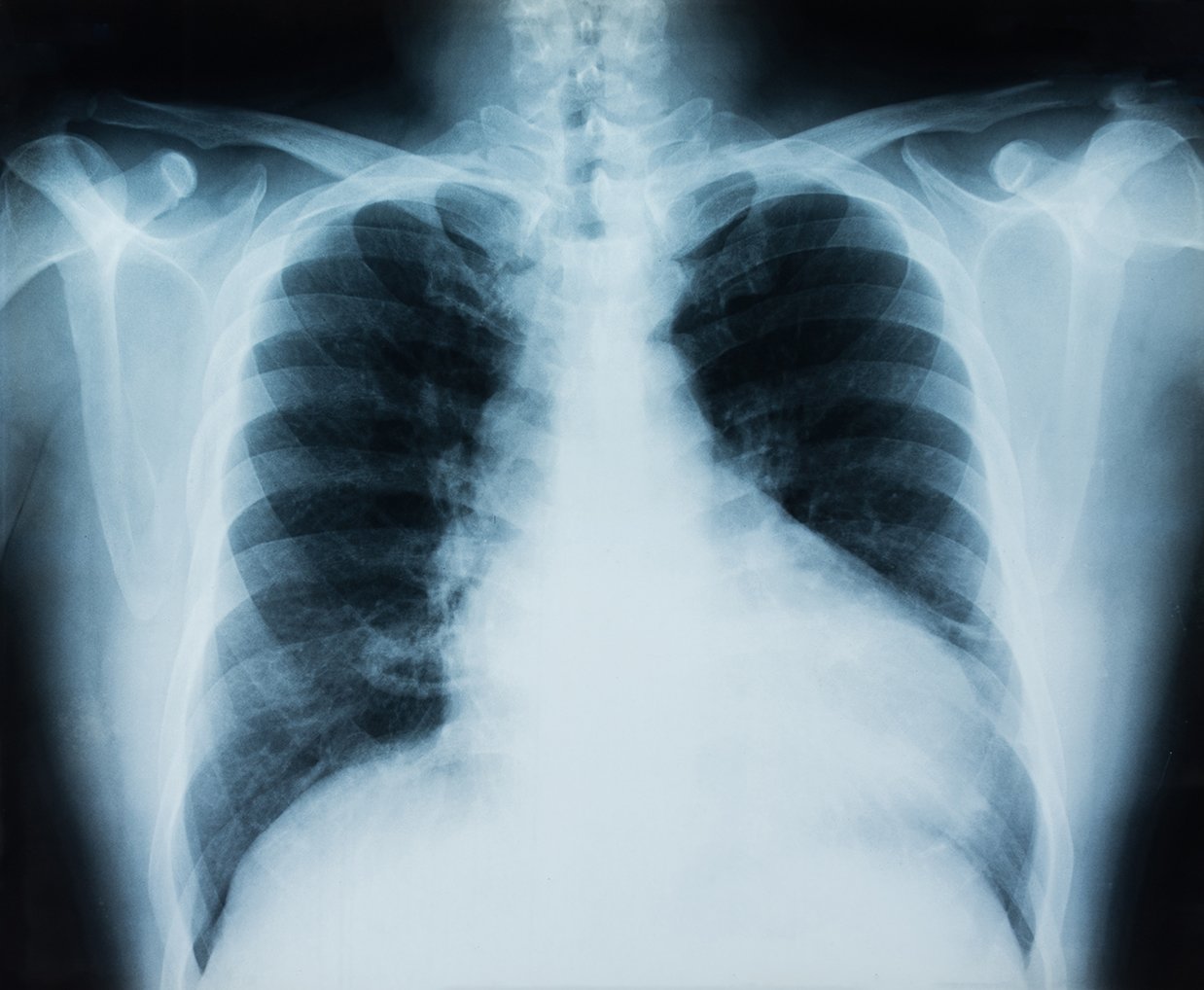
Históricamente, el nódulo pulmonar solitario era un hallazgo incidental en una radiografía de tórax. Sin embargo, cada vez es más frecuente su hallazgo en una tomografía computarizada (TC) torácica realizada en el contexto de otras patologías o en el cribado del cáncer de pulmón. En este artículo daremos una introducción al concepto de NPS, su evaluación y valoración.
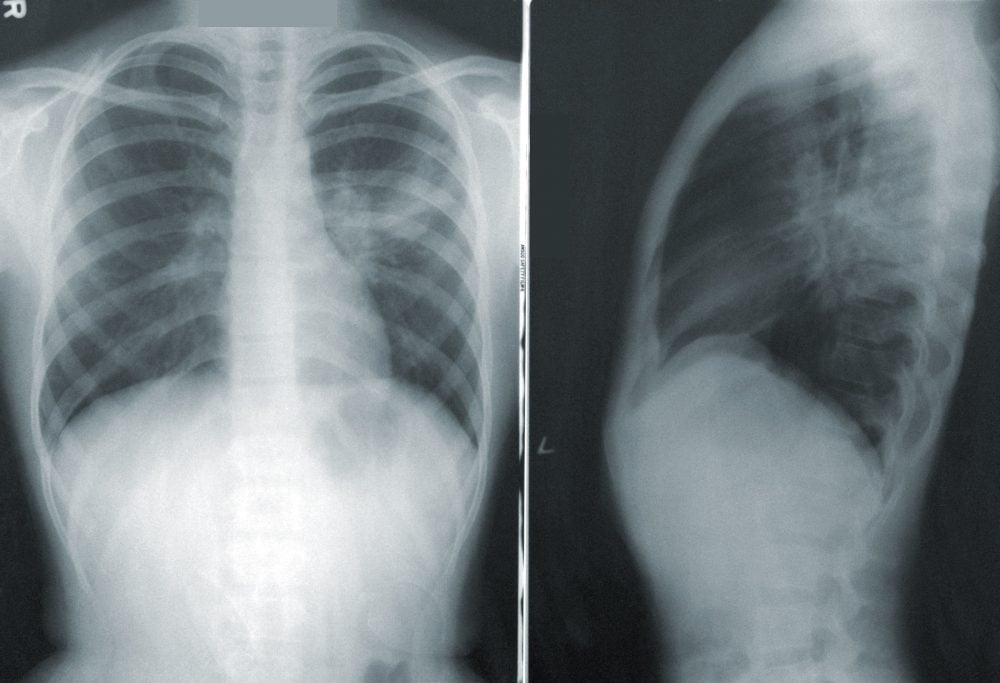
¿Qué es un nódulo pulmonar solitario (NPS)?
El nódulo pulmonar solitario (NPS) se define como una opacidad radiológica de morfología redondeada, rodeada de parénquima pulmonar, de un diámetro menor de 3 cm y no asociado a otras lesiones radiológicas pleuroparenquimatosas o mediastínicas relevantes. Su espectro etiológico abarca lesiones como:
- Granulomas.
- Hamartomas.
- Lesiones vasculares.
- Malformaciones congénitas.
- Patologías infecciosas.
- Patologías inflamatorias.
- Cáncer de pulmón (CP).
Es clave identificar que nódulo pulmonar (NP) puede ser un CP que se beneficie de un tratamiento precoz de cara a aumentar la supervivencia. La TC torácica permite detectar nódulos pulmonares <8 mm, no visibles en las radiografías de tórax y clasificarlos como nódulos sólidos y subsólidos. Estos últimos, a su vez se dividen en «nódulos en vidrio puro deslustrado» (GGN, del inglés pure ground glass nodule) y «nódulos mixtos o parcialmente sólidos» (PSN, del inglés part solid nodule).
Ambas características, el tamaño y la consistencia del NPS, son las que, por su implicación en la probabilidad de malignidad (PM), obligan a situarse ante tres escenarios muy concretos: NPS sólido > 8 mm, NPS sólido ≤ 8 mm, NPS subsólido. Planificar en cada caso la mejor estrategia diagnóstico-terapéutica dependerá de la valoración simultánea de los siguientes factores: estimación de la PM, accesibilidad a las pruebas diagnósticas, experiencia de los médicos responsables y, por supuesto, de la opinión y preferencias del paciente.
Evaluación secuencial
Aunque a nivel internacional existe consenso en la aproximación diagnóstica y manejo del nódulo pulmonar solitario, no hay una forma de actuación única aceptada de manera unánime. Para el estudio del NP se aconseja una valoración secuencial, cuyos elementos clave son: estimar la probabilidad de malignidad (PM) y planificar la estrategia diagnóstico-terapéutica más adecuada en función de la accesibilidad a las pruebas diagnósticas, la experiencia de los médicos responsables y las preferencias del paciente.
Estimación de la probabilidad de malignidad
La estimación de la PM, comienza con la anamnesis y la exploración física del paciente y continúa con el análisis detallado de las características radiológicas del NPS. Aunque la mayoría de los profesionales clínicos estiman la PM de forma intuitiva, existen diferentes modelos y ecuaciones accesibles vía web y a través de aplicaciones para móviles, que se han explicado detalladamente en los capítulos anteriores. La PM se clasificará en baja (< 5 %), alta (> 65 %) e intermedia (5-65 %) en función de la presencia o ausencias de las siguientes variables.
De todos los datos clínicos, los más importantes a la hora de calcular la PM, son:
- Edad del paciente.
- Hábito tabáquico.
- Presencia de hemoptisis.
- Existencia de un tumor previo conocido.
Posteriormente se procede al análisis detallado de las características radiológicas de la lesión, para lo cual es fundamental la comparación con estudios previos que se deben buscar de forma fehaciente. La TC torácica es la exploración inicial esencial para el estudio de un NPS, pues no solo valora las características morfológicas del mismo, sino que también detecta la presencia de otros nódulos o la existencia de adenopatías mediastínicas. También permite llegar a ciertos diagnósticos específicos y detectar falsos positivos de la radiografía de tórax, como por ejemplo los nódulos extrapulmonares.
Elementos radiológicos de interés
- El tamaño del NP: a mayor tamaño más PM. Para el algoritmo de manejo del NPS, del que se hablará más adelante, se establece un punto de corte de 8 mm, dividiendo a los NPS sólidos en ≤ 8 mm y > 8 mm.
- La consistencia: en función de ella los NP se dividen en sólidos y subsólidos (incluyendo estos últimos a los GGN y PSN). Los nódulos sólidos de pequeño tamaño suelen ser benignos y la PM aumenta en los nódulos subsólidos, siendo de un 15 % en los GGN y hasta de un 50 % en los PSN. La importancia de esta clasificación radica en su diferente comportamiento en cuanto a la PM y, como veremos más adelante, en su tasa de crecimiento.
- Las características de los bordes: los bordes bien definidos y la presencia de nódulos satélites son más típicos, aunque no exclusivos, de benignidad. Los bordes espiculados representan un signo de agresividad y tienen más PM.
- La presencia de calcificaciones: los patrones de calcificación central, laminar o en «palomitas de maíz» sugieren benignidad.
- La densidad: la presencia de grasa es un signo de benignidad.
- La cavitación puede verse en entidades benignas y malignas: se sigue usando el criterio del grosor de la pared de la cavidad; si es > 15 mm sugiere un proceso maligno (carcinoma epidermoide). Si es < 4 mm es más frecuente en procesos benignos. La irregularidad de la pared interna o las nodulaciones de la pared externa son más frecuentes en entidades malignas.
- La tasa de crecimiento: el VDT (del inglés, volume doubling time) es el tiempo que tarda un NP en doblar su volumen. En los NP malignos oscila entre 30 y 400 días y es < 30 días en las lesiones benignas, especialmente inflamatorias o infecciosas.
Métodos valorativos
Existe controversia sobre qué método es el mejor para valorar la tasa de crecimiento del NPS: el aumento del diámetro, el aumento de su volumen (calculado mediante los tipos de software semiautomáticos) o el aumento de su masa (combinación del volumen y la densidad). Si bien hay estudios que recomiendan utilizar el aumento del volumen para los nódulos sólidos < 1 cm, en concreto para los de 8 o 10 mm, existen otros menos convincentes para los NPS sólidos de pequeño tamaño, y los subsólidos. En general se admite que los nódulos que han permanecido estables durante más de 2 años, lo que implica un tiempo de duplicación mayor a 730 días, se consideran benignos, a excepción de los NPS subsólidos en los que el periodo de observación se extiende como mínimo a tres años debido a su lento crecimiento.
Tras esta valoración inicial se obtendrá una PM baja (< 5 %), alta (> 65 %) o intermedia (5-65 %). En función del tamaño y la consistencia del NPS (por su diferente comportamiento ante la PM y la tasa de crecimiento) se hallarán ante tres escenarios muy concretos: NPS sólido > 8 mm, NPS sólido ≤ 8 mm y NPS subsólido. La combinación de estos tres escenarios con las diferentes probabilidades de malignidad, dará lugar a diferentes alternativas diagnóstico-terapéuticas. La manera de cómo planificar la mejor estrategia en cada uno de estos casos, es el siguiente paso de la evaluación secuencial del NPS.
Tratamiento del nódulo pulmonar solitario
El profesional en medicina debe conocer cuáles son los pasos a seguir para el tratamiento del NPS. En los últimos años se han realizado grandes hallazgos médicos y avances científicos y técnicos que permiten una mejoría en el pronóstico de pacientes con cánceres pulmonares. En TECH Universidad Tecnológica hemos diseñado un programa de posgrado que reúne todos los conocimientos actualizados en la materia y que, además, está avalado científicamente por reconocidas entidades. Se trata del Máster en Oncología Torácica, un programa completo y exhaustivo que podrás cursar cómodamente desde casa a través de una avanzada plataforma de e-learning.
Contamos con programas de máster similares, como el Máster en Neumología, que te permitirá implementar los principales avances académicos en cada una de las enfermedades respiratorias. También te ofrecemos el Máster en Neumología de Precisión Genómica y Big Data, un programa de vanguardia que te permitirá recopilar e interpretar datos genómicos para detectar tratamientos óptimos para cada paciente.