Warning: strpos() expects parameter 1 to be string, array given in /home/site/wwwroot/wp-content/themes/twentynineteen-child/functions.php on line 163
Los sistemas de captura óptica de movimiento, proporcionan una base sólida para el análisis biomecánico de la técnica deportiva y para el entrenamiento. Este análisis es ampliamente utilizado en disciplinas como la medicina deportiva o la podología clínica. La adición de un software sofisticado con la capacidad de captura en tiempo real ha transformado estos sistemas de la mera coordinación de sistemas de adquisición a herramientas para el técnico y científico del deporte, las cuales pueden utilizar regularmente para vigilar y mejorar las técnicas de los deportistas. Además, pueden determinar el potencial de una lesión y hacer modificaciones, incluso antes de ésta.
Cuantificación del movimiento en deportistas
Hoy en día hay muchas tecnologías disponibles que se utilizan para cuantificar el movimiento de los deportistas. Sin embargo, las recientes innovaciones en sistemas de captura óptica de movimiento han añadido capacidades sin precedentes, permitiendo que el mismo programa sea utilizado:
- Por los entrenadores, conforme a la respuesta técnica de sus atletas.
- Por los médicos, para evaluar la recuperación de las lesiones.
- Por los ingenieros, para evaluar cómo interactúan los atletas con los implementos suministrados.
- Por los investigadores, para estudiar la biomecánica de los movimientos complejos, así como las acciones de fuerza y de alta velocidad.
Metodología de captura óptica tridimensional (3D)
Muchos sistemas de captura de movimiento miden el movimiento global humano, incluyendo la fotogrametría (Bergemann, 1974; Marzan & Karara, 1975; Miller & Petak, 1973; Shapiro, 1978), los sistemas optoeléctricos (Greaves, 1983; Scheirman, 1992), el campo magnético (Luo, Niebur & An, 1996), acelerometría (Frisch, 1989; Breniere & Dietrich, 1992; Lafortune, Henning & el Valiant, 1995) o la goniometría (Chao, Laughman, Schneider & Stauffer, 1983; Strathy, Chao & Laughman, 1983). Cada uno de estos diferentes métodos tiene sus propios beneficios y deficiencias. Sin embargo, en la última década, los métodos de optoeléctricos emergieron como la herramienta preferida para medir el movimiento humano. Los factores responsables de esta preferencia han sido, en gran medida, la excepcional exactitud de la medida y una amplia gama aceptable de equipos de captura de imagen.
En la actualidad, las tecnologías optoeléctricas capturan el movimiento con chips especializados de alta resolución y usan los procesadores dentro de la cámara para identificar los marcadores reflectivos y calcular sus posiciones en la imagen. Estos marcadores pueden ser discos, hemisferios o esferas que están cubiertas con retro-revestimientos reflectivos. En estas tecnologías se hace uso de LED infrarrojos, que son registrados por cámaras y que contrastan con el fondo, permitiéndole al sistema detectar sus posiciones en tiempo real. Las aplicaciones típicas implican cuatro o más cámaras que cubren todo el espacio en el que la acción va a llevarse a cabo, desde uno a cientos de retro-marcadores reflectivos se colocan sobre el sujeto en los sitios de interés para ser rastreados.
Funcionamiento
Las coordenadas 2D se pasan a la computadora, normalmente a través de un Gigabit Ethernet, donde el software del ordenador determina en tiempo real las coordenadas 3D de los marcadores de datos de dos o más cámaras. Hay una rica historia de la utilización de métodos ópticos para cuantificar el movimiento humano. El método de cámara fija que ha sido más comúnmente utilizado es la transformación lineal directa (TLD o DLT en inglés), que ha sido descrita por Abdel-Aziz & Karara (1971), Van Gheluwe (1978) y Walton (1981). El método se basa en la condición de que existe una relación colineal entre el punto en el espacio, el centro de la perspectiva de la lente de la cámara y la posición de la imagen.

Captura del movimiento
Una vez que se calibran las cámaras, el sistema está listo para capturar los datos de los marcadores colocados en el deportista. Sofisticadas rutinas o plantillas son utilizadas para crear trayectorias de los marcadores en un sistema de referencia cuadro a cuadro en el tiempo y resolver las oclusiones posibles.
Los softwares ópticos pueden trabajar en tiempo real, permitiendo la visualización inmediata de los datos, o en modo diferido, grabando el movimiento para su posterior análisis. Los datos se pueden mostrar de acuerdo a como se recolecten: marcador de datos en 3D, los datos analógicos y las imágenes de vídeo de referencia, así como el estado actual del sistema.
El operador puede ver los datos reconstruidos en un área de trabajo 3D tal como se produce el movimiento, o ver movimientos almacenados con fines de revisión. El sistema Nexus está diseñado para ser fácil de integrar. El diseño modular de los componentes le da una arquitectura totalmente graduable, hecho que permite agregar más capacidad cuando sea necesario.
Por ejemplo, un sistema de captura óptica con tres cámaras ha sido utilizado para rastrear los movimientos de las extremidades durante un salto vertical. Por el contrario, los biomecánicos normalmente utilizan ocho cámaras en el análisis del pateo, o hasta 20 cámaras para evaluar el rendimiento de los deportistas durante maniobras de cambio de dirección.
También es posible la integración de vídeo digital de referencia para los propósitos cualitativos. Cuando una cámara de vídeo está conectada al PC, esta puede ser reconocida automáticamente y está disponible de inmediato para la captura de vídeo. Además, la información 3D puede ser superpuesta a la imagen de vídeo. Este dispositivo es especialmente útil para la visualización de las variables no cinemáticas de los deportistas (por ejemplo, las fuerzas y presiones), junto con su video.
Opciones de cálculo
Otros componentes de software suministran los cálculos para establecer los puntos virtuales, que son como los centros articulares que se calculan a partir de dos a cuatro marcadores de seguimiento. Estos puntos pueden ser calculados como una distancia fija de los marcadores de seguimiento o como una proporción. Por ejemplo, el centro de la articulación de la rodilla puede ser calculado como una distancia fija de una tríada de marcadores situado en la pierna o en el punto medio entre los marcadores en los cóndilos medial y lateral. Una vez localizadas las articulaciones, se pueden hacer cálculos segmentarios que pueden incluir ángulos simples, velocidades y aceleraciones. Usando estos de una manera más compleja, es posible medir completamente los movimientos en seis grados de libertad, tales como la energía mecánica y el momento angular.
Retroalimentación en tiempo real
Muchas aplicaciones requieren información en tiempo real con una demora muy mínima. Los entrenadores usan retroalimentaciones en tiempo real con los atletas para ayudarles a recuperar más rápidamente su ritmo de marcha. Se utilizan las retroalimentaciones para analizar si ciertas posiciones corporales y los ángulos se han alcanzado y para crear una imagen digital espejo en 3D con el objeto de verla.
Los sistemas ópticos pueden generar automáticamente las instrucciones verbales o el estímulo, dependiendo de cómo el operador establece los criterios de la retroalimentación. Además, la pantalla se puede configurar para que el deportista pueda ver sus movimientos como una animación en 3D destacando las partes del cuerpo de su interés y así fomentar su foco de atención.
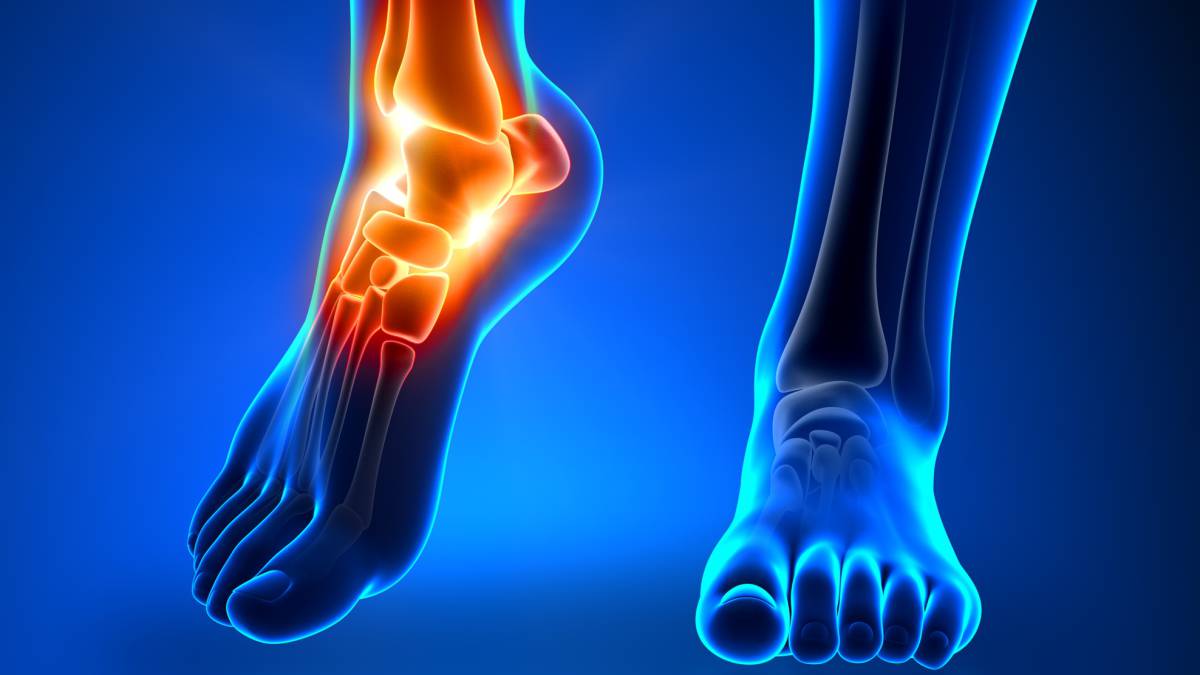
Monitorización podológica
La captura óptica de movimiento ha adquirido gran importancia en el estudio y la monitorización del pie desde la medicina deportiva y la podología clínica. Sus diversos usos hacen de esta técnica una herramienta importante para podólogos. Si deseas ahondar en las últimas actualizaciones en podología, como avances clínicos, técnicos y científicos, en TECH Universidad Tecnológica tenemos un programa para ti. Se trata del Máster en Podología Clínica Avanzada. Con él, podrás implementar estos avances en tu práctica profesional del día a día.
Si prefieres incursionar en otras especialidades, puede ser de tu interés el Máster en Medicina Estética, que abarca uno de los sectores más demandados en la actualidad. Por otra parte, el Máster en Ecografía Musculoesquelética en Medicina Rehabilitadora te permitirá desempeñarte con experticia en las distintas técnicas ecográficas para su uso diagnóstico.