Warning: strpos() expects parameter 1 to be string, array given in /home/site/wwwroot/wp-content/themes/twentynineteen-child/functions.php on line 163
El acné en el ser humano es una enfermedad inflamatoria crónica de la unidad pilosebácea (folículo piloso y glándula sebácea asociada), es más frecuente en adolescentes aunque también afecta a los adultos y se caracteriza por la presencia de pápulas, comedones y quistes en cara, pecho y espalda. Es una patología bastante frecuente y tiene una prevalencia de casi un 80% entre adolescentes entre 13 y 18 años.
Representa un cuarto de las visitas al dermatólogo, se considera que es más intenso en varones y más prolongado en mujeres. Y la evolución de este proceso suele ser naturalmente regresiva, en el caso de los chicos suele desaparecer alrededor de los 20 años, y en el caso de las chicas entre los 22-25 años

Etiopatogenia
Al acné no se le puede atribuir una única causa, se diferencian una serie de factores implicados todos ellos implicados con la unidad pilosebácea. Se trata de una enfermedad inflamatoria multifactorial. Cuatro son los factores que caben destacar:
Factor hormonal
Aumento de la secreción sebácea: los pacientes presentan una secreción de sebo elevada consecuencia de un aumento en la actividad de las enzimas de la glándula sebácea, encargadas de metabolizar la testosterona, y en el número de receptores de la dihidrotestosterona y en la sensibilidad a esta última. Durante la adolescencia los niveles de testosterona están aumentados. Mediante la acción de la enzima 5-alfareductasa, la testosterona se transforma en dihidrotestosterona (DHT).
Este metabolito tiene un receptor específico en los sebocitos de la glándula sebácea y, como consecuencia de esta unión, se produce la estimulación de la mayor producción de sebo. Lo que da lugar a la obstrucción del folículo y un aumento de sebo en su interior.
En aquellas mujeres adultas con acné de novo o persistente o en aquellos casos con una mala respuesta a los tratamientos habituales debemos derivar al médico para investigar la existencia de otra patología hormonal como la hiperplasia suprarrenal congénita o el síndrome del ovario poliquístico, asociado con frecuencia a resistencia insulínica, diabetes mellitus tipo II, hiperlipemia y síndrome metabólico en su conjunto.
Hiperqueratinización folicular
El comedón se forma por un proceso de queratinización. En la porción inferior del infundíbulo folicular se inician cambios cualitativos y cuantitativos que consisten en la formación de queratina más densa, y en un aumento del recambio celular epidérmico del folículo. La retención sebácea está unida a la hiperqueratosis del canal folicular cuyas células se vuelven mucho más adherentes que impiden la salida del sebo. Formándose un comedón que puede ser:
- Cerrado: cuando el orificio está casi cerrado.
- Abierto: si el tapón córneo permanece abierto.
Factor bacteriano
El Propionibacterium acnes y Corinebacterium acnes son bacterias integrantes de la flora cutánea normal. El sebo está compuesto por una mezcla de escualenos, triglicéridos y ceras que por acción de enzimas como las lipasas y proteasas producidas por P. acnes van a hidrolizar los triglicéridos del sebo originando ácidos grasos libres con acción proinflamatoria. Los pacientes con acné presentan un sebo con una elevada concentración de escualenos y de ceras que tienen propiedades irritantes y comedogénicas.
Inflamación
Es debida sobre todo a P. acnes, el crecimiento de la proliferación celular y la secreción de prostaglandinas y leucotrienos conllevan a una acumulación de productos en el interior del folículo piloso que al romperse aumenta la inflamación.
Otros factores
Cada vez más hay evidencias de que alimentos con elevada carga glucémica y alimentos lácteos empeoran el acné. El estrés influye en la producción de hormonas suprarrenales que empeoran el acné. El tabaco también influye agravando el acné.
Clasificación del acné
Según el tipo de lesión:
Acné no inflamatorio o comedoniano
El comedón es una acumulación de sebo y queratina que obstruye el orificio infundibular y se observa como una pequeña pápula de 1 a 3 mm de tamaño. Puede ser:
- Comedón abierto también llamado espinilla, punto negro o barrillo. Se caracteriza por un aspecto oscuro por estar el orificio folicular abierto al exterior. No suele inflamarse a no ser que se manipule.
- Comedón cerrado conocido por microquiste o miniquiste. La pápula es blanquecina porque el infundíbulo folicular permanece cerrado al exterior. Se trata de una pequeña elevación de la superficie de la piel, dura, de color blanquecino o amarillento.
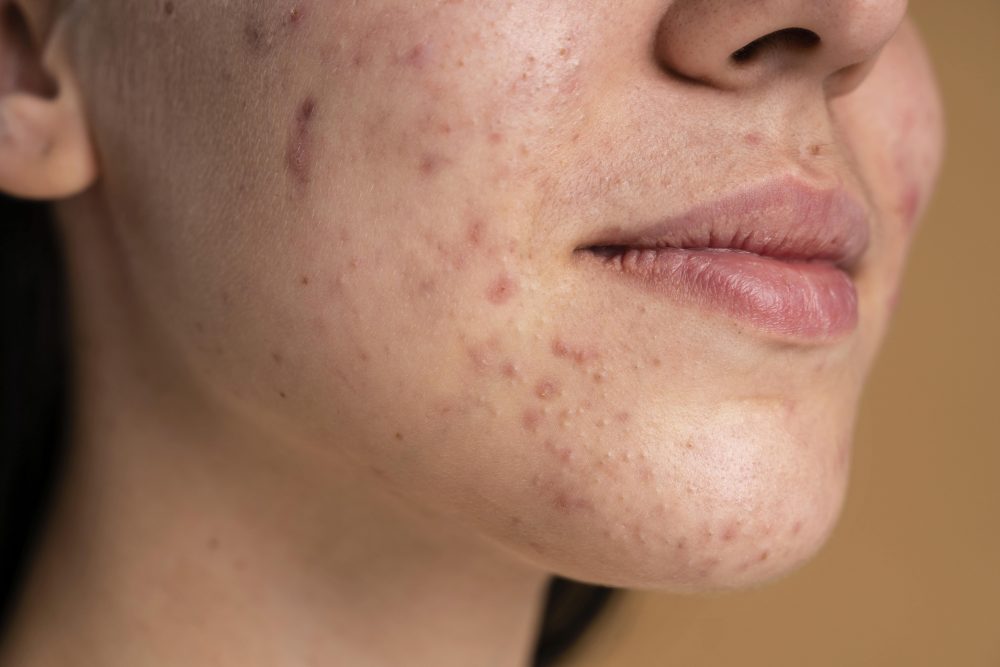
Acné inflamatorio
Puede presentar diferentes lesiones inflamatorias:
- Pápula: manifestación inflamatoria del comedón, con consistencia sólida y de tamaño variable.
- Pústula: elevación cutánea llena de pus o sangre que se forma al romperse la pared de la glándula, aparece en la parte apical.
- Nódulo: lesión inflamatoria más profunda, que afecta a la dermis y al tejido subcutáneo y que evoluciona hacia abscesos, ruptura de la pared y formación de cicatrices.
- Quiste: elevación de la superficie de la piel, de tamaño variable, de color normal a no ser que se inflame que se torna eritematosa. Es el resultado de roturas foliculares previas, con inflamación y encapsulamiento.
- Mácula: lesión inflamatoria superficial residual tras el brote acneico. Presenta color violáceo.
- Cicatriz: lesión residual como consecuencia de la destrucción de la piel, que puede ser atrófica, hipertrófica o queloide.
Formas clínicas del acné
- Acné neonatal: afecta de manera temporal alrededor de un 20 % de los recién nacidos, puede ser debido por la acción de los andrógenos maternos. Afecta normalmente a la cara, parte alta de la espalda y suele remitir en uno o tres meses.
- Acné infantil: aparece alrededor de los dos años de edad, se puede asociar con signos clínicos de hiperandrogenismo, como pilosidad y desarrollo precoz de los órganos genitales, obesidad, mayor estatura, en estos casos hay que descartar la afectación suprarrenal u ovárica.
- El acné prepuberal: los pacientes que con 10 años presentan esta forma de acné o niveles de DHT en el límite superior de la normalidad tienden a sufrir acné grave posteriormente.
- Acné puberal: forma más común del acné, afecta a más del 80% de los adolescentes. Se inicia sobre los 12-13 años en las niñas y un poco más tarde en varones.
- Acné grave: existen dos tipos:
- Acné conglobata: acné supurativo con tendencia a la cronicidad. Variante grave del acné nódulo-quístico.
- Acné fulminans: es la forma más severa del acné nódulo-quístico, los pacientes presentan fiebre, malestar, dolores articulares.
- Acné iatrogénico: asociado al consumo de fármacos origina lesiones papulo-pustulosas.
- El acné exógeno: varias son las causas que lo produce como puede ser la aplicación de aceites minerales, cosméticos con aceites vegetales o parafina fluida, o la intoxicación o exposición profesional a cloro o hidrocarburos halogenados, como naftalenos o dioxinas. Originando lesiones de retención, aunque también pueden formarse quistes o lesiones inflamatorias. Cuando se deja de estar en contacto con el agente tóxico las lesiones desaparecen al cabo de seis meses.
- Acné Excoriado: las lesiones del acné se asocian a excoriaciones, que son el resultado de la manipulación de las mismas.

El dermatólogo desde el farmacéutico
Para el profesional en farmacia es de vital importancia conocer el comportamiento de las enfermedades cutáneas más comunes en el ser humano. Esto le permite reaccionar y dar un diagnóstico adecuado a sus pacientes, y luego de manera adecuada brindar una solución pronta a ello. Sin embargo, para ello se hace necesaria la capacitación y la búsqueda de información constante.
TECH Universidad Tecnológica se sitúa actualmente como una de las mejores opciones en el mundo para capacitarse de manera virtual. Es por esta razón que en su facultad de Farmacia destacan programas tales como el Máster en Elaboración y Desarrollo de Medicamentos Individualizados y el Máster en Dirección y Monitorización de Ensayos Clínicos. Por otra parte, para aquellos profesionales de la farmacia que busquen complementar su carrera y conocimientos de manera adecuada en el ámbito dermatológico, no cabe duda que su mejor elección será el Máster en Atención Farmacéutica en Dermatología en la Farmacia Comunitaria.
