Warning: strpos() expects parameter 1 to be string, array given in /home/site/wwwroot/wp-content/themes/twentynineteen-child/functions.php on line 163
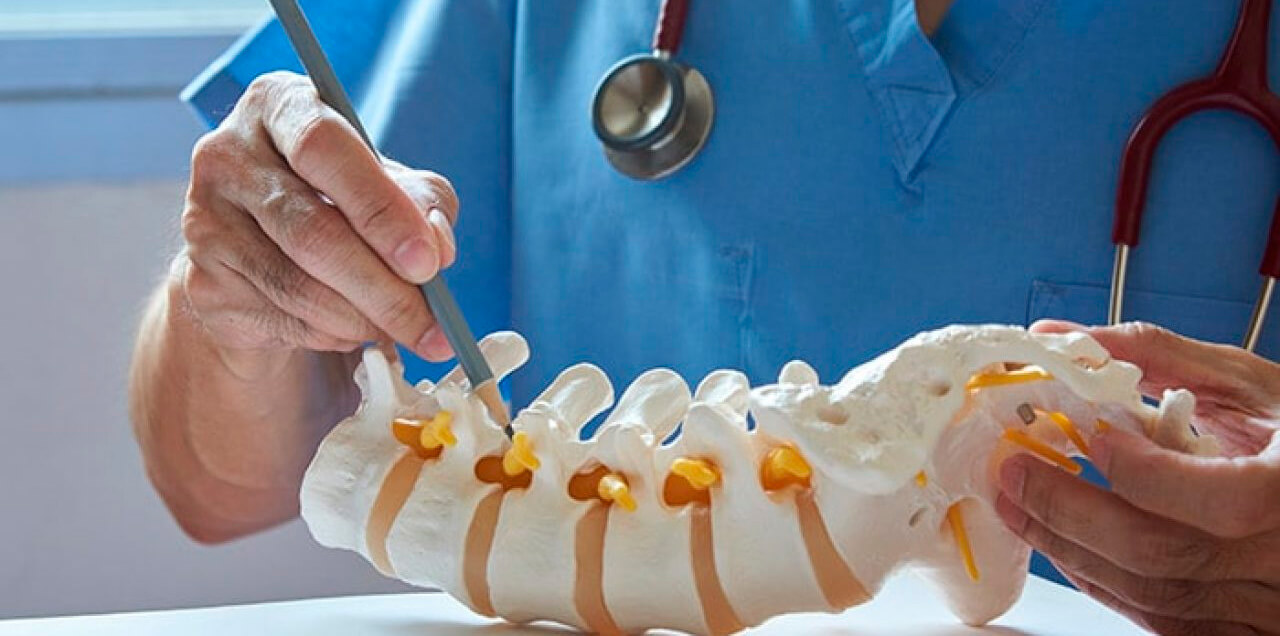
La cirugía en columna torácica, también llamada columna dorsal, comprende el segmento entre la primera y la duodécima vértebra torácica. La columna dorsal pertenece a la caja torácica y, como tal, tiene unas relaciones anatómicas y peculiaridades que la hacen distinta al resto de segmentos, lo cual implica ciertas consideraciones al realizar prácticas quirúrgicas. En este artículo se describirán distintos abordajes a la columna dorsal, sus relaciones anatómicas y las indicaciones más habituales de cada abordaje.
Abordaje transtorácico dorsolateral
Con esta vía de abordaje se conseguiría abordar el segmento T4-T11 en la cirugía en columna torácica. Las indicaciones más habituales para esta vía son:
- Deformidades de la columna vertebral (escoliosis o cifosis).
- Tumores y metástasis.
- Fracturas de la columna dorsal.
- Espondilodiscitis.
Dicho abordaje incluye descompresión neurológica, osteotomías, corpectomías y demás técnicas quirúrgicas. Para realizarlo se procede a colocar al paciente en decúbito lateral. Se eleva la zona renal con una almohadilla en el lado contralateral o realizando la angulación con la mesa de quirófano y con el cirujano colocado detrás del paciente. Se tendrá especial cuidado con el plexo braquial de ambos lados.
En el lado de apoyo (generalmente el izquierdo) donde existe compresión, se aconseja colocar un rodillo o almohada en la axila del lado de apoyo y monitorizar la mano con un pulsioxímetro. En el lado superior (generalmente el derecho) donde existe tracción, se recomienda el decúbito lateral con brazo apoyado en reposabrazos al que está sujeto cuando el cuerpo se rota hacia el supino. Para prevenirlo, se aconseja disponer dos apoyos en pelvis (dorsal y pubis, no vejiga) y otro sobre el esternón, con un cuarto interescapular posterior. De no ser posible, se debe inclinar levemente la camilla hacia el lado rostral del paciente para que no caiga hacia el supino.
En cuanto a la elección del lado de la vía de abordaje, suele preferirse el lado derecho por la presencia de los grandes vasos lateralizados a la izquierda. En los casos de cirugía de la deformidad, el lado de la vía de abordaje coincidirá con el lado de la convexidad. La toracotomía dorsolateral se puede realizar mediante resección costal o a través del espacio intercostal.
Abordaje transpleural anterior
Se hace por medio de un abordaje anterior al segmento T3-T11. Las indicaciones más habituales para esta vía son:
- Fracturas de la columna torácica.
- Tumores.
- Espondilodiscitis.
De forma general, se procede a realizar este abordaje a través del lado derecho. El paciente se coloca en decúbito supino con un soporte adaptado al miembro superior derecho, aproximadamente a unos 90º de antepulsión de hombro y unos 90º de flexión de codo.
La incisión se inicia a través de la línea axilar media, extendiéndose por debajo de la mama derecha (pliegue mamario en mujeres) hasta llegar al borde derecho del esternón, de esta forma se diseca el subcutáneo superficial hasta el plano muscular. Aquí se seccionan los músculos serrato anterior y pectoral mayor para acceder al periostio anterior de las costillas y se realiza la misma acción con el periostio y con un periostótomo se separa el borde superior del periostio costal.
Se desinsertan las fibras musculares del espacio intercostal y se ligan los vasos. Luego se seccionan los cartílagos costales aproximadamente a 1.5 cm del esternón (evitando dañar la arteria torácica interna). Finalmente, se introduce el separador torácico entre las costillas para acceder a la cavidad torácica. En función del segmento que se quiera abordar se seccionarán unos cartílagos u otros. Además, si es necesario ampliar, se podrían seccionar los siguientes cartílagos proximal y/o distal.
Para llegar a la exposición de los cuerpos vertebrales, es idóneo retraer el pulmón derecho lateralmente. Tras exponer la pleura parietal, se secciona en dirección a la izquierda de la vena ácigos habiendo ligado las arterias segmentarias previamente. Para cuerpos vertebrales altos (T3 y T4), puede ser necesario seccionar de manera oblicua la pleura y ligar el arco de la vena ácigos para acceder a los cuerpos entre las arterias segmentarias.

Toracotomía alta
Esta vía habitualmente es utilizada en la cirugía en columna torácica para acceder al segmento T1-T4. Las indicaciones principales para esta vía son:
- Espondilitis tuberculosa.
- Tumores.
De forma general, se procede a realizar este abordaje a través del lado derecho. Se coloca al paciente en decúbito lateral izquierdo con el brazo sobre un soporte lo más proximal posible. Se realiza la incisión cerca de apófisis espinosas altas y se curva hacia delante por debajo de la escápula. Una vez realizada la disección superficial, se seccionan los músculos trapecio, dorsal ancho y serrato anterior para poder elevar la escápula. Mediante palpación se identifican las costillas y se procede a la resección, en función del nivel deseado, de la costilla pertinente.
Para exponer los cuerpos vertebrales, se secciona la pleura parietal ligando las arterias segmentarias. Hay que tener cuidado con los cuerpos vertebrales altos, ya que hay una mayor vascularización segmentaria y discurren arterias segmentarias con una dirección oblicua. Asimismo, hay venas segmentarias: la vena ácigos lado derecho, región craneal y hemiácigos (conecta entre sí las venas intercostales inferiores izquierdas).
El cierre de la incisión coincide con el cierre en la toracotomía con resección costal, facilitándose por el hecho de que la escápula sirve de plano justo por encima de la parrilla costal.
Abordaje anterior cervicotorácico
También llamado hemi-clamshell, permite acceder a la columna torácica alta cuando la extensión caudal del abordaje cervical anterior no es suficiente. Consiste en bajar el abordaje cervical anterolateral por el borde anterior del músculo esternocleidomastoideo hasta el yugulo del manubrio esternal. Una vez allí se realiza una osteotomía del manubrio de unos 2-3 cm, para continuar con un trazo horizontal por debajo de la articulación esternoclavicular medial. Posteriormente, se hace la osteotomía de clavícula y permite el acceso anterior a la columna torácica alta.
En este abordaje hay riesgo de lesión del troncobraquiocefálico, el cual debe protegerse con un separador de valva o similar, desplazando todo el árbol vascular, timo, etc., hacia la línea media y más allá, dejando al descubierto el segmento craneal de la columna torácica de T1 hasta T4-T5, con posibilidad de un abordaje anterior directo, especialmente interesante en pacientes con indicación de corporectomía total o parcial de las vértebras de esta región anatómica.
Costotransvectomía
En cirugía en columna torácica, esta vía habitualmente es utilizada para acceder al segmento T3-T10. Antiguamente era la vía de abordaje estándar, sobre todo para espondilitis infecciosas, pero ha sido sustituida por la toracotomía que facilita una mayor visión y mejor acceso al campo quirúrgico.
Las indicaciones principales para esta vía, son:
- Fracturas de la columna torácica.
- Tumores y metástasis.
- Espondilitis infecciosas con abscesos asociados.
- Realización de biopsias.
En este caso, el lado de abordaje se realizará en función del lugar en donde se encuentre la lesión. Se coloca al paciente en decúbito prono o en posición semilateral. Si se busca acceder a la columna dorsal superior, se recomienda colocar el hombro ipsilateral en abducción máxima para alejar la escápula de la zona de incisión.
Avances en cirugía en columna vertebral
Las intervenciones quirúrgicas en columna vertebral son variadas, complejas y muy demandadas. Por su riesgo y dificultad, son requeridos médicos con conocimientos profundos en esta área. Pensando en ello, en TECH Universidad Tecnológica te ofrecemos el Máster en Cirugía en Columna Vertebral, un programa avanzado que te permitirá una comprensión profunda de la especialidad, así como los últimos avances técnicos.
En el campo de la cirugía, podrás encontrar en nuestro catálogo el Máster en Actualización en Cirugía Ortopédica y Traumatología, orientado a lograr una actualización eficaz de los conocimientos. También encontrarás el Máster en Cirugía de Pie y Tobillo, centrado en una de las zonas corporales sometidas a mayor estrés físico. Nuestros programas cuentan con la más avanzada tecnología de e-learning que podrás cursar con comodidad, equilibrando tu vida personal y profesional.