La angiografía digital es una herramienta médica que utiliza la imagen clínica para detectar anomalías en las situaciones que requieran de un cuidado crítico. A continuación se profundizará en dicha técnica ecográfica con el fin de ofrecer una información más completa al respecto.
Radiología intervencionista
La angiografía es una exploración radiológica invasiva y diagnóstica. A su vez, puede ser también terapéutica. Se realiza en una sala de Radiología Vascular e Intervencionista, hemodinámica o quirófano con un equipo de rayos X. Permite la obtención de imágenes vasculares dinámicas en tiempo real, sustraídas digitalmente, después de la inyección de un contraste radiológico.
En 1953, el Dr. Sven Ivar Seldinger, radiólogo sueco, describió una técnica que permitía, de forma segura, el abordaje percutáneo. Consiste en la introducción de una guía metálica flexible por la luz de una cánula con la que previamente se ha realizado la punción de un vaso. El catéter que se desea emplear se introduce entonces a través de la citada guía, tras lo cual es retirada, quedando el catéter colocado en el interior del vaso.
Posteriormente, el Dr. Charles Theodore Dotter, radiólogo vascular estadounidense, apoyándose en la técnica de Seldinger, pudo observar que se podían visualizar los vasos introduciendo contraste a través del catéter. Desde el año 1964 consiguió impulsar este procedimiento, creando la técnica de la angioplastia transluminal percutánea. Es de gran utilidad tanto en el ámbito diagnóstico como terapéutico.
El término angiografía se refiere, por lo general, a las distintas técnicas radiológicas que se utilizan para obtener imágenes selectivas del árbol vascular mediante la inyección de contraste yodado y la adquisición de imágenes con técnicas de sustracción digital.
Equipos de angiografía
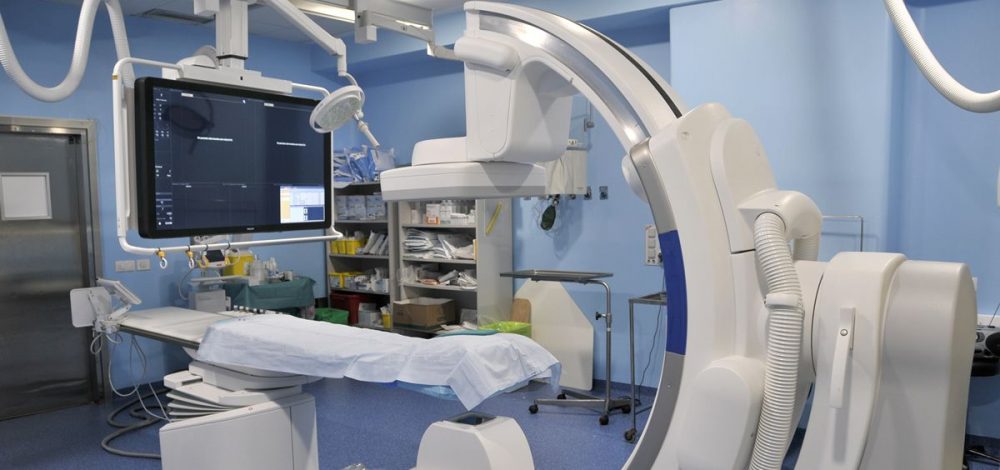
Los equipos de angiografía (vascular e intervencionista), además de sus características específicas, poseen los elementos esenciales de cualquier equipo de radiología. El equipo se compone fundamentalmente de:
- Arco con una morfología en letra C.
- Generador de rayos X integrado en un conjunto mono bloque con el tubo de rayos X.
- Sistema de adquisición digital de imagen.
- Sistemas múltiples de visualización fluoroscópica y registro.
Equipos en C
En la actualidad, la mayoría de los procedimientos angiográficos, tanto vasculares como no vasculares e intervencionistas, utilizan un equipo de angiografía por sustracción digital. El arco en C consta de un tubo emisor de rayos X y un detector (intensificador o panel plano) situados en los extremos del arco. Anclado al techo o al suelo, el brazo de sujeción del arco dispone de un sistema mecánico que permite movilizar el tubo en las tres dimensiones del espacio.
Generador
Los generadores de alta frecuencia son utilizados cada vez con mayor frecuencia en todos los exámenes de rayos X. La potencia nominal superará los 80 kW para poder garantizar una emisión continua.
Tubo de rayos X
El tubo de rayos X en radiología intervencionista está diseñado para poder disponer de determinadas características relevantes. Tal como la amplificación, la alta resolución y también para soportar grandes cargas caloríficas. Los equipos de angiografía puedenposeer un único tubo de rayos X, o dos, dispuestos ortogonalmente (equipos biplanos), estos últimos con mayores prestaciones.
Se encuentran montados sobre el arco en C multidireccional. Permite movimientos del tubo de rayos X amplios, de 360o en el eje transversal y de 180o en el eje cráneo-caudal. Normalmente se sitúa por debajo de la mesa de exploración, ya que esta posición reduce la radiación a los profesionalmente expuestos. A continuación, se enumeran varias características técnicas especiales de estos tubos de rayos:
- Punto focal: pequeño y con el ángulo anódico reducido para que no supere 0,3 mm, ya que el calibre de algunos vasos no supera el milímetro.
- Ánodo: con una gran superficie de disipación de calor (diámetro superior a 12 cm) para que su carga máxima admisible sea muy elevada.
- Cátodo: con filamentos especiales para soportar corrientes de hasta 10 amperios con una elevada capacidad termoiónica.
Fluoroscopio y sustracción digital
Se basa en la propiedad que tienen los rayos X de provocar la emisión de fluorescencia al incidir en determinadas sustancias. Este principio, también utilizado en la radiología convencional, permite visualizar imágenes dinámicas cuando la emisión de radiación es continua. En la actualidad la mayoría de los equipos de intervencionismo utilizan la fluoroscopia digital con intensificador de imagen sobre panel plano.
La diferencia entre la fluoroscopia convencional y la digital radica en la naturaleza del tratamiento de la imagen obtenida. Los equipos clásicos, menos modernos, utilizan intensificadores de imagen, que son dispositivos electrónicos que transforman los rayos X en luz visible e intensifica, invierte y reduce la imagen obtenida.
En los equipos modernos, desaparece el intensificador de imagen. Los paneles planos, al igual que en la radiología convencional digital, son los encargados de capturar las imágenes. Estos equipos digitales poseen una elevada eficiencia de detección cuántica (DQE), son de respuesta muy rápida (por lo que el tiempo de los procedimientos se reduce, al igual que también lo hará la dosis recibida por el paciente), alta resolución espacial, de contraste y rango dinámico.
Mesa
La mesa es un tablero radiotransparente flotante, móvil, giratorio y con desplazamiento en altura, dispuesta entre los brazos del arco en C. La mesa tiene incorporados en el lateral los controles tanto del arco en C como de la propia mesa en un pequeño panel de mandos que controla su movimiento en cualquier dirección, el movimiento delarco, diafragmas, filtros, tamaño del campo, frenos, etc.
Debe ser amplia, con unas medidas de 2.5 m de largo x 1 m de ancho, cómoda (debe tener una colchoneta que debe ser radiotransparente) y robusta (tiene que soportar un mínimo de 200 Kg). También debe permitir movimientos en varias direcciones y todos los sentidos:
- Cráneocaudal y caudocraneal.
- Derecha-izquierda e izquierda-derecha.
- Giros oblicuos y lateralidad completa del tubo de rayos X.
La columna o pie de la mesa de sujeción no puede ser central, tiene que estar ubicada en un extremo y ha de ser deslizante para que no interfiera el movimiento del arco en C del tubo de rayos X ni del detector. Tiene que permitir la visualización desde la cabeza a los pies del paciente.
Monitores
Las imágenes obtenidas mediante el angiógrafo se proyectan en uno o más monitores dispuestos sobre un soporte móvil, generalmente colgados del techo. Esto permite su desplazamiento para situarlos en diferentes posiciones en función de las necesidades de cada procedimiento.
Los monitores actuales suelen ser pantallas de LCD o TFT suspendidas y móviles. Existen monitores de gran formato y en color, con una resolución de hasta 8 MP (3840 x 2160 píxeles). Es los monitores, además, se puede incluir información sobre las constantes del paciente o, mediante equipos anexos, sistemas de monitorización continua del paciente, que incluirán, al menos, electrocardiografía, saturación de oxígeno y presión arterial.
Inyectores de contraste yodado
Las inyecciones de contraste yodado se realizan a través de un equipo de inyección automática, configurable, programable y sincronizado con el angiógrafo. En estudios como las arteriografías, se utiliza contraste puro, para un buen teñido del árbol vascular. En exploraciones de vísceras o cavidades se utiliza contraste diluido al 50% con suero fisiológico. Esto permite visualizar las guías y catéteres a través del contraste, ya que tarda más en desaparecer, al contrario que en las arteriografías en las que el contraste tiene un lavado muy rápido.
Ecógrafo
Los equipos ecográficos son imprescindibles en las modernas salas de angiografía. Pueden estar incorporados en el propio angiógrafo (en los equipos más modernos) o funcionar como elementos accesorios independientes.
Medios físicos de radio protección
Como los procedimientos angiográficos suelen ser de larga duración, la sala de intervenciones está dotada, además de delantales y otros protectores personales plomados, de mamparas móviles con cristales plomados, generalmente suspendidos del techo o acoplados al equipo. También de un faldón o cortina plomada, fijada a la mesa del equipo por un sistemade railes que permite su desplazamiento.
Materiales
El material que se usa tanto para estudios diagnósticos como intervencionistas. Es muy numeroso y variado; agujas, guías, introductores, dilatadores, catéteres diagnósticos, catéter balón angioplastia, micro catéter, catéter guía, catéter para acceso venoso central, endoprótesis metálicas, filtro para vena cava inferior, material para embolizar, coils, microcoils, etc.
Existe gran variedad de agujas para punciones vasculares, estudios viscerales, toma de muestras, drenajes, etc.
- Aguja arterial de Seldinger.
- Aguja de micro punción.
- Aguja con cánula teflonada para punción arterial yvenosa.
- Aguja Chiba simple y Chiba ecogénica para punciones percutáneas.
Las guías y catéteres se denominan y clasifican dependiendo de su calibre, rigidez, angulación, longitud y nombre comercial.
Más guías
Las guías son similares a un fino alambre. Sirven como soporte para introducir catéteres o sistemas, confiriendo un tutor en la navegabilidad del vaso (guía de catéter). Permiten acceder a cualquier vaso y/o región del cuerpo. Pueden ser rectas (se usan para cateterismos venosos y superar vasos estenóticos con trayectos más o menos rectos) y curvas (su extremo tiene forma de “J” y se utilizan para vasos tortuosos y/o arterioscleróticos intentando con su uso no dañarlos).
Mediante ellas se puede guiar al catéter para acceder a cualquier vaso y/o región del cuerpo. El material estructural es variado, puede ser acero inoxidable, nitinol o elastinita. Las guías presentan una vaina externaespiral de Teflón, un filamento de seguridad y, en suinterior, el esqueleto.
Existen diferentes calibres (0.18”, 0.35”, 0.38”). El calibre se mide en pulgadas siendo las de uso más habitual las de calibre intermedio. El cuerpo de la guía puede tener distintas longitudes. Se mide en centímetros y va desde 120 a 400 centímetros pasando por 145, 180 y 260 centímetros. Entre sus características, las guías deben poseer:
- Flexibilidad.
- Rigidez. Dependiendo de ella existen distintos grados de dureza:
- Convencionales.
- Rígidas.
- Superrígidas.
Catéteres
Los catéteres son sistemas tubulares que sirven para inyectar contrastes, líquidos, sistemas o simple conducción de otros procedimientos. La longitud variará dependiendo del uso (pediátricos/adultos), según la vía de acceso y dependiendo de la estructura a estudiar. Los materiales más utilizados en la fabricación de catéteres son: Teflón, Nylon, Polietileno, Poliuretano, Dacrón, Polipropileno, Policloruro de Vinilo (PVC) y el Elastómero Poliamida. Las características que deben poseer son:
- Manejabilidad.
- Visibilidad y Radiopacidad.
- Pulsatibilidad.
- Torsión.
- Punta.
- Firmeza.
- Autodilatación.
- Atraumáticos.
El catéter más utilizado es el de 0.38 pulgadas. Finaliza en agujero distal para poder deslizarlo sobre la guía y con la punta de material flexible para evitar dañar el endotelio. Al igual que las guías, los catéteres poseen diferentes calibres que se miden en French (F). Los French más utilizados en radiología vascular varían generalmente desde el 4F al 6F. A menor French, el catéter al calentarse con la temperatura sanguínea presenta mayor flacidez. A mayor French, más consistencia y mejor inyección de contraste.
Medios de contraste I.V
Los medios de contraste radiológicos (MCR) son sustancias químicas de moléculas complejas. Son inyectadas dentro del torrente sanguíneo, aumentan la densidad radiológica del vaso y de los tejidos, permitiendo que contrasten de esta forma con las estructuras vecinas. Destacan las experiencias de Heuser, inyectando yoduro de potasio para realizar las primeras pielografías, en el año 1919. No obstante, todos los compuestos actuales, derivados del ácido benzoico unido a distinto número de moléculas de yodo, son compuestos yodados hidrosolubles que se originan a partir de los trabajos de Osborne, en 1923.
La entrada en la circulación por vía endovenosa de una sustancia extraña al cuerpo humano no siempre es totalmente inocua. Puede producir reacciones no deseadas o inesperadas, cuyos mecanismos no están suficientemente aclarados. Cuando estas reacciones generan manifestaciones clínicas, se consideran como reacciones adversas.
De cualquier manera, son tales los beneficios del uso de los medios de contraste radiológicos, permitiendo diagnósticos médicos imposibles de obtener con otros métodos, que su utilización, lejos de disminuir, aumenta cada día.
Contrastes yodados
Corresponden al grupo más importante de los medios de contraste utilizados en radiología. Idealmente, un medio de contraste debería tener determinadas características:
- Tener la misma osmolaridad que la sangre.
- Debería ser no iónico.
- Alta hidrosolubilidad (para que penetre poco en las células y atraviese menos la barrera hematoencefálica).
Propiedades físico-químicas
Cuando se desarrollaron los primeros medios de contraste, las sustancias yodadas fueron seleccionadas porque presentaban:
- Alta capacidad de contraste.
- Baja toxicidad.
- Alta afinidad por el benceno.
El yodo se une firmemente al benceno para que no se libere fácilmente, logrando así una molécula estable triyodada. Además, la molécula de benceno es fácilmente modificable con lo que se pueden alterar sus propiedades biológicas. Es importante recordar que la osmolaridad de un líquido es proporcional al número de moléculas libres por litro de agua y que en solución estos productos se disocian en:
- Un catión, que no tiene función excepto como solubilizante.
- Un anión, que se une al yodo y por lo tanto es radiopaco.
Iónicos
- Ioxitalamato de sodio / ioxitalamato de meglumina.
- Ioxaglato de sodio / ioxaglato de maglumina.
- Amidotrizoato de calcio-amidotrizoato de meglumina / amidotriziato de sodio.
- Diatrizoato de meglumina.
Están indicados en la exploración radiográfica de las arterias, urografías, cistouretrografias y histerosalpingrafias. La vida media de estos MC es de 2-3 horas. No se aconseja la donación de sangre tras la realización del estudio de contraste hasta dos semanas después. Los cationes generados por los medios de contraste yodados (MCY) son responsables de muchos de los efectos tóxicos de los mismos. De esto se desprende la base principal que motivó el desarrollo de los MYC no iónicos.
No iónicos
- Iobitrol.
- Iohexol.
- Iopamidol.
- Ioversol.
La osmolaridad de estos medios es más similar a la de la sangre y por eso alteran en menor medida las propiedades de la membrana celular. Son sustancias que además presentan dos ventajas, su mejor tolerancia neural, por lo que sustituyeron a los iónicos en mielografía, y menor incidencia de efectos adversos.
La buena tolerancia se explicaría porque no presenta carga eléctrica, no contienen cationes, se unen poco a proteínas y se metabolizan a nivel hepático. Son utilizados en mielografías, colangiografías, arteriografías, urografías y TC, también para angiocardiografía y urografía pediátrica.
Esterificado
Formado por esteres etílicos de ácidos grasos yodados, extraídos de aceite de semilla de amapola. Utilizado especialmente para el estudio del sistema linfático, para la exploración de la cavidad uterina y evaluar la permeabilidad de las trompas de Falopio (estudios de esterilidad). También se puede utilizar para la exploración de las vías genitourinarias, especialmente uretra y conductos deferentes, de los senos paranasales, vías biliares, glándulas salivales, conductos galactóforos mamarios y trayectos fistulosos.
Almacenamiento
Los medios de contraste radiológicos deben ser almacenados a temperatura ambiente, si no existe indicación expresa en el sentido contrario. Para evitar la hidrólisis del yodo deben ser almacenados en lugares protegidos de la luz.
La contaminación bacteriana es uno de los principales problemas de los medios de contraste radiológicos. Se deben usar en un solo procedimiento y debe descartarse el resto de lo que quede en el envase. Hay algunas presentaciones especiales multidosis en las que únicamente se debe cambiar el sistema de conducción del contraste desde la bomba de inyección.
Una vez abierto el frasco debe utilizarse inmediatamente, pero de forma excepcional, si se demora su uso, no deben utilizarse después de 3-4 horas desde la apertura del envase.
Efectos adversos
La incidencia de efectos adversos por MC Yodados depende de las condiciones del paciente, del tipo de procedimiento radiológico, del MC Yodados utilizado, de la dosis empleada y de las condiciones en la que se lleva a cabo el procedimiento. La mortalidad global para procedimientos con MC Yodados iónico es de 1/10000 a 1/50000. Entre los efectos adversos más frecuentes, además de las náuseas y los vómitos, se encuentran:
- Extravasación.
- Tirotoxicosis.
- Enfermedades neurológicas.
- Reacciones alérgicas.
- Nefropatía aguda por contraste.
- Factores de riesgo.
- Medidas profilácticas.
Protección radiológica
Las salas de angiografía, junto con el TC, son las que utilizan una mayor dosis de radiación de los servicios de radiología. Por ello, se debe proporcionar un nivel adecuado de protección mediante un conjunto de medidas, que incluyen la justificación de la prueba, la optimización y la limitación de dosis. Están destinadas a evitar la aparición de los efectos nocivos que conlleva su uso.
El Ministerio de Sanidad y Consumo y el Centro de Seguridad Nuclear a través de las Comunidades Autónomas se encargan de regular y vigilar el uso y la exposición de los trabajadores a las radiaciones ionizantes para uso médico. En el ámbito sanitario, todos los profesionales involucrados en la utilización de radiaciones ionizantes han de recibir formación en protección radiológica, tanto básica como especializada. El efecto cancerígeno es dependiente de la dosis y es acumulativo a lo largo de la vida.
Efectos deterministas
Se producen al alcanzar un umbral de dosis. Cuando se supera este umbral, tanto la aparición de la lesión como su gravedad aumentan. Son ejemplos de efectos deterministas el eritema transitorio, que aparece en las dos primeras semanas, la alopecia, que parece a partir de los 3 Gy (a partir de la 3a semana), la ulceración y necrosis, a partir de los 15 Gy (a partir de las 6a semana) o las cataratas u opacidades en el cristalino, que aparecen a partir de los 150 mSv/año. Existen enfermedades que predisponen a los efectos deterministas (esclerodermia, xeroderma pigmentoso, ictiosis, porfiria, albinismo, diabetes, etc).
Efectos estocásticos
Son aquellas lesiones que produce la radiación y que no son reparadas o se solventan por la apoptosis celular. Por ende, condicionan la aparición de algunas neoplasias o mutaciones. Estas lesiones no requieren un umbral de dosis, pero sí son acumulativas a más radiación mayor probabilidad de lesiones. Existe una cierta probabilidad de que estos efectos se produzcan, pero que no lo hacen necesariamente. Tras la realización de angiografía destaca como significativo la mayor incidencia de cáncer de piel y de tiroides.
Elementos de protección
El profesional expuesto debe tener a su disposición los siguientes elementos físicos de protección frente a la radiación. Se estima que son capaces de reducir más de un 90% la radiación dispersa que llega al profesionalmente expuesto. Los elementos de protección incluyen:
- Mandiles plomados.
- Protector tiroideo plomado.
- Gafas con cristales plomados.
- Mamparas y cortinillas plomadas.
- Guantes plomados. Se deben mantener las manos por fuera del haz de rayos X a menos que sea totalmente imprescindible. Si se deben interponer es mejor hacerlo sin los guantes plomados porque al incrementarse la densidad media, el aparato aumenta automáticamente la dosis de radiación para compensarla.
- Dosímetros personales: dependiendo de las zonas del cuerpo cuyas dosis se desee estimar, se ofrecen los siguientes tipos:
- Dosimetría de la totalidad del cuerpo.
- Dosimetría de las extremidades superiores.
- Dosimetría de abdomen.
Parámetros de exploración y exposición
Como norma general, el profesional expuesto tendrá que satisfacer las necesidades clínicas del paciente optimizando, siempre que sea posible, los siguientes parámetros de exploración para su protección y la del paciente:
- Aumentar la distancia entre el tubo de rayos X y el paciente lo máximo posible (la intensidad de los rayos X se incrementa al acercarse a la fuente).
- Colimar lo máximo posible. La colimación limita el foco de rayos X a la zona anatómica requerida, al mismo tiempo que reduce la radiación dispersa y mejora la calidad de la imagen.
- Utilizar fluoroscopia pulsada (no continua) con la menor tasa de imágenes posible y el menor tiempo de escopia que se pueda (minimizando el número de imágenes por segundo).
- Acercar el detector del panel plano o del intensificador lo más posible al paciente, porque así es necesaria una menor tasa de radiación a la salida del tubo para estimular el receptor, reduciendo por tanto la dosis en la piel del paciente.
- Reducir en lo posible la magnificación de la imagen.
- El operador debe estar lo más alejado del haz de rayos X.
- Salir de la sala cuando no sea absolutamente necesario estar (por ejemplo, utilizando el inyector automático).
- Evitar la exposición de la misma área de la piel con las diferentes proyecciones.
- Es importante también interponer entre la fuente de radiación y el operador algún material absorbente de la radiación. Toda radiación, al atravesar la materia, sufre una disminución o atenuación de su intensidad. Además, de los diferentes métodos de protección, se debe mantener el tubo de rayos X por debajo de la camilla del paciente.
Técnicas de imagen clínica

Las técnicas de imagen tienen una enorme importancia en el campo de las urgencias y las emergencias. A esto se debe que hayan tantas herramientas ecográficas y, en consecuencia, múltiples posgrados de capacitación académica. El Máster en Ecografía Clínica para Atención Primaria y el Máster en Ecografía Clínica Para Emergencias y Cuidados Clínicos constituyen algunas de las opciones que TECH Universidad Tecnológica ofrece en relación a la disciplina ecográfica.
Estas oportunidades son una parte sustancial en la actividad de cualquier profesional que esté en contacto con el servicio de diagnóstico por imagen. Al requerir un manejo clínico eficiente, también se ha creado este Máster en Imagen Clínica para Urgencias, Emergencias y Cuidados Críticos. A través de este programa podrás volverte un experto en diagnósticos correctos y decisiones terapéuticas realizadas de manera oportuna.